L'actu vue par REMAIDES : "Vaccin Mpox : la HAS recommande une dose de rappel"
- Actualité
- 03.09.2024
Par Fred Lebreton
Vaccin Mpox : la HAS recommande une dose de rappel
Elle était très attendue ! Lundi 2 septembre, la Haute autorité de santé (HAS) a publié l’actualisation de ses recommandations vaccinales concernant le Mpox. Principale nouveauté, la HAS recommande l’administration d’une dose de rappel pour les personnes vaccinées, il y a deux ans. Qui sont les personnes concernées par cette dose de rappel et quid des personnes vaccinées dans leur enfance ? La rédaction de Remaides fait le point.
Pour arriver à ces recommandations, la HAS s’est notamment appuyée sur les connaissances disponibles concernant le Mpox, sur les données épidémiologiques nationales et internationales, ainsi que sur les données d’efficacité du vaccin antivariolique de troisième génération MVA-BN utilisé en 2022 (commercialisé sous le nom Imvanex en Europe et Jynneos aux États-Unis), ces dernières montrant notamment une efficacité vaccinale en pré-exposition plus de 14 jours après deux doses à 82 %. À l’issue de son évaluation et alors que le mode de transmission par contact intime/sexuel est majoritairement observé quel que soit le clade, elle considère que les cibles de cette vaccination restent inchangées depuis ses précédentes recommandations.
Qui peut se faire vacciner ?
Pour l’instant, la vaccination contre le Mpox ne concerne pas la population générale, mais plutôt certaines communautés qui sont plus exposées à un risque de contracter ce virus. Dans sa mise à jour des recommandations, la HAS recommande que soient éligibles à une vaccination avec le vaccin MVA-BN (Imvanex ou Jynneos) les personnes à haut risque d’exposition au virus, soit :
- Les hommes multipartenaires ayant des relations sexuelles avec des hommes (HSH) ;
- Les personnes trans rapportant des partenaires sexuels multiples ;
- Les travailleurs-ses du sexe ;
- Les personnels des lieux de consommation sexuelle ;
- Les femmes vivant avec un HSH.
Combien de doses ?
Note de la rédaction : La HAS utilise le terme « personnes immunodéprimées ». Ce terme désigne notamment les personnes vivant avec le VIH avec des CD4 inférieurs à 200/mm3. Inversement, le terme « personnes immunocompétentes » désigne les personnes qui ne sont pas immunodéprimées.
Quatre cas de figure sont détaillés par la HAS (voir tableau récapitulatif ci-dessous)
- Personnes éligibles à la vaccination n’ayant jamais été vaccinées avec un vaccin MVA-BN (celui utilisé depuis 2022) :
Chez les personnes immunocompétentes : Une seule dose de rappel pour les personnes vaccinées dans l’enfance (avant 1980) ; deux doses pour les personnes non vaccinées dans l’enfance (avant 1980) ;
Chez les personnes immunodéprimées : Trois doses pour les personnes vaccinées dans l’enfance (avant 1980) ; trois doses pour les personnes non vaccinées dans l’enfance (avant 1980)
- Personnes éligibles à la vaccination n’ayant reçu qu’une seule dose du vaccin MVA-BN (celui utilisé depuis 2022) :
Chez les personnes immunocompétentes : Aucune dose de rappel pour les personnes vaccinées dans l’enfance (avant 1980) ; une seule dose de rappel pour les personnes non vaccinées dans l’enfance (avant 1980) ;
Chez les personnes immunodéprimées : Deux doses pour les personnes vaccinées dans l’enfance (avant 1980) ; Deux doses pour les personnes non vaccinées dans l’enfance (avant 1980).
- Personnes éligibles à la vaccination ayant reçu un schéma complet du vaccin MVA-BN (celui utilisé depuis 2022) :
Chez les personnes immunocompétentes : Aucune dose de rappel pour les personnes vaccinées dans l’enfance (avant 1980) ; une dose de rappel pour les personnes non vaccinées dans l’enfance (avant 1980) ;
Chez les personnes immunodéprimées : Une dose de rappel pour les personnes vaccinées dans l’enfance (avant 1980) ; Une dose de rappel pour les personnes non vaccinées dans l’enfance (avant 1980).
- Personnes éligibles à la vaccination ayant contracté le Mpox entre 2022 et aujourd’hui :
Chez les personnes immunocompétentes : Aucune dose de rappel pour les personnes vaccinées dans l’enfance (avant 1980) ; aucune rappel pour les personnes non vaccinées dans l’enfance (avant 1980) ;
Chez les personnes immunodéprimées : aucune de rappel pour les personnes vaccinées dans l’enfance (avant 1980) ; aucune dose de rappel pour les personnes non vaccinées dans l’enfance (avant 1980).
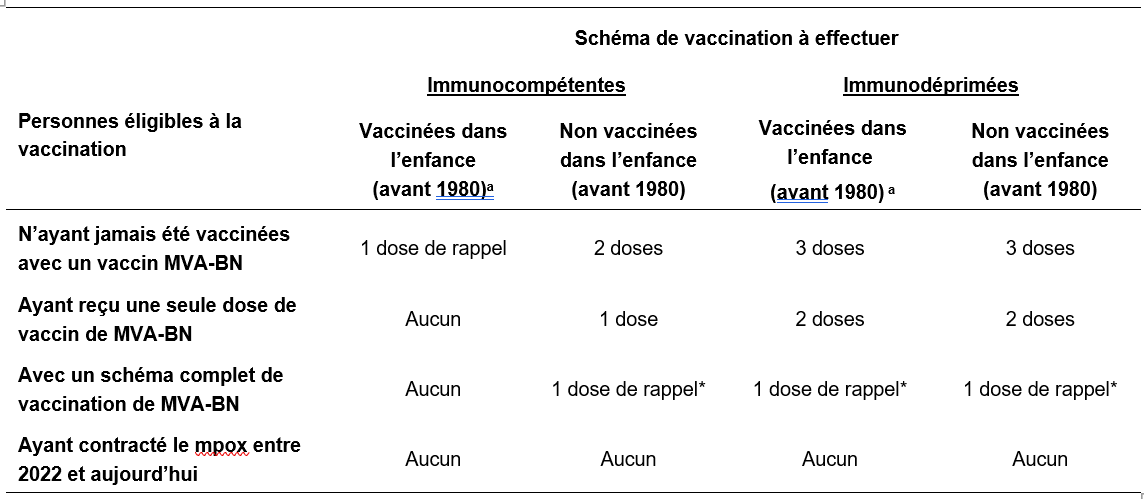
Source : HAS
« En France, la vaccination contre la variole était obligatoire jusqu'en 1979 et la maladie a été déclarée comme éradiquée en 1980, grâce à une campagne de l'Organisation mondiale de la santé (OMS). Vous pouvez vérifier cette vaccination dans votre carnet de santé, mais dans le doute, il n'y a pas de problème à faire les deux doses de vaccination », expliquait le Pr Jean-Daniel Lelièvre, dans un entretien à Remaides en février dernier.
Important : Vivre avec le VIH ne remet pas en cause l’indication vaccinale. Pour les personnes vivant avec le VIH avec des CD4 inférieurs à 200/mm3 (ou stade sida), le nombre de doses recommandé peut être supérieur au nombre de doses habituel (à confirmer avec votre infectiologue). La vaccination ne confère pas une protection immédiate. Aussi, il est important de continuer à éviter tout contact exposant à un risque avec une personne infectée par le virus Mpox ou suspectée de l’être. Par ailleurs, il est important de rappeler que quelle que soit l’efficacité du vaccin après une ou deux doses, celle-ci ne sera jamais de 100 %. La prévention doit être combinée.
Une stratégie de vaccination réactive autour des cas identifiés
La HAS préconise que les personnes ayant eu un contact à risque, telles qu’elles sont définies par Santé publique France, ainsi que les personnes immunodéprimées ayant eu un contact étroit avec une personne-contact à risque, soient également éligibles à la vaccination avec le vaccin MVA-BN (Imvanex ou Jynneos). Pour rappel, cette vaccination réactive doit idéalement être administrée dans les quatre jours suivant le premier contact à risque pour avoir une efficacité optimale, et au plus tard dans les 14 jours. Concernant les personnes mineures, faute d’autorisation de marché (AMM) du vaccin pour cette population, la HAS rappelle que la vaccination post-exposition doit être envisagée au cas par cas et dans le cadre d’une décision médicale partagée.
Clade 1b : une transmission principalement par contacts sexuels
Lors d’une réunion organisée, vendredi 30 août, par l’ANRS | Maladies infectieuses émergentes, le Pr Yazdan Yazdanpanah, son directeur, et son équipe ont fait un état des lieux de la recherche Mpox en France et à l’étranger. L’occasion de faire le point sur ce que l’on sait sur le clade 1b du Mpox. Nous savons que ce clade est apparu en 2023 et qu’il s’est étendu dans la région Est de la RDC depuis septembre 2023 et dans quatre pays limitrophes. Le clade 1b s’est rapidement propagé par contacts sexuels, notamment à travers les réseaux de travailleurs-ses du sexe. Le Pr Yazdanpanah confirme que la voie de transmission principale du nouveau clade de Mpox (1b) en Afrique est sexuelle (contact prolongé et rapproché inter humains). Les deux populations les plus touchées actuellement en RDC sont les étudiantes et les travailleuses du sexe. Les équipes sur place ont l'impression que les infections qui seraient liées au clade 1b présenteraient des lésions plus localisées, principalement au niveau des zones anogénitales, contrairement aux lésions qui sont associées au clade 1a (un clade qui touche plus les enfants sur le continent africain).
Interrogé sur la possibilité d’une transmission du Mpox par micro gouttelettes dans l’air, le directeur de l’ANRS | MIE reste très prudent : « Pour l'instant, on ne dit pas que non, on ne dit pas que ça ne peut pas arriver, mais franchement, pour l'instant, en pratique, c'est [un risque de transmission, ndlr], à la marge, et je pense qu'il faut continuer à regarder ». Autre inconnu à ce jour : le sur risque de gravité et de mortalité du clade 1b par rapport au clade 1a. On ne sait pas non plus s’il est plus transmissible et on ignore l’histoire naturelle de la maladie.
Beaucoup d’études en cours
Sans être exhaustif, l’équipe de l’ANRS | MIE a cité quelques études en cours sur le Mpox. Notamment l’étude clinique PALM007 qui montre qu’une hospitalisation et une prise en charge rapide avec des soins de soutien de haute qualité des personnes infectées par le Mpox réduisent la mortalité de 50 %. Le projet MPX-RESPONSE, financé par la Commission européenne à hauteur de 12 millions d’euros est coordonné par le Pr Yazdan Yazdanpanah. Citons aussi, Epoxy, qui est une étude menée en Europe, qui a inclus son premier patient, et Mosa, une étude menée dans onze pays africains.
La recherche sur l’efficacité vaccinale concernant le Mpox est également en cours. MONKEYVAX, par exemple, qui estime le taux d’échec de la vaccination MVA-BN administrée en préventif (Prep) ou en post exposition (Pep) dans une population à risque élevé d’infection par le Mpox. Cette étude a montré qu’il fallait avoir deux doses du vaccin pour avoir une bonne réponse immunitaire avec une réponse qui était un peu supérieure chez les personnes qui étaient nées avant 1980 et qui ont été vaccinées par les vaccins de première ou deuxième génération antivarioliques. On voit, en revanche, dans cette étude que le taux d'anticorps diminue à trois mois et à six mois. D’autres études se sont intéressées à la réponse vaccinale dans des modèles primates non humains. Il y a des études qui portent sur le réservoir, parce qu’on ne sait pas encore quel est le réservoir animal du Mpox, avec notamment une étude qui est en cours en RDC qui vise, en fait, à réaliser des prélèvements en faune sauvage.
Quelles pistes de recherche ?
Comme toute maladie émergente, il reste beaucoup d’inconnues concernant le Mpox et donc un grand besoin en recherches : le besoin en renforcement de capacités de séquençage des différents clades ; la capacité de diagnostic ; l'efficacité des antiviraux sur les nouveaux clades ; la nécessité de décrire les chaînes de transmission, notamment de ce nouveau clade (1b), et d'essayer d'en caractériser les réservoirs animaux ; la mise à disposition et le développement de tests rapides qui permettent, en 20-30 minutes de poser un diagnostic clinique, notamment chez les enfants où le diagnostic n'est pas évident avec les épidémies de varicelle et dans des zones où l'accès au diagnostic n'est pas facile. Enfin, il est nécessaire de mettre en place des études socio-comportementales et des études sur la stratégie de communication adaptée aux populations les plus concernées.
Quid d’un nouveau vaccin Mpox ?
La recherche de nouveaux vaccins continuent avec plusieurs essais en phases 1-2 et notamment un vaccin ARN, qui ne sera pas initialement un vaccin antivariolique. Par ailleurs, Transgène, une société française de biotech spécialisée dans l'immunothérapie qui développe des vaccins thérapeutiques contre le cancer, travaille aussi sur un vaccin Mpox. Contrairement aux biotechs Moderna et BioNTech qui misent sur l’ARN messager pour mettre au point leurs vaccins, Transgene parie sur la technologie dite « du vecteur viral ». L’objectif est le même : éduquer le système immunitaire à repérer des anomalies auxquelles il ne réagit pas. En d’autres termes, stimuler les lymphocytes T — ces cellules capables de reconnaître et de détruire les cellules tumorales (source : Le Monde). Ce vaccin ressemble beaucoup au vaccin de la firme pharmaceutique Bavarian Nordic et l’efficacité de ce vaccin Mpox a été évaluée chez le singe. Les résultats, qui seront publiés très prochainement, montrent que ce vaccin est efficace (beaucoup plus en préventif qu'en post-exposition). Pour éviter le monopole de Bavarian Nordic, actuellement seule société dans le monde à fabriquer et vendre le vaccin MVA, la question se pose de lancer un nouveau vaccin même très similaire à celui de la firme danoise. Pour cela, il faudrait que la société Transgène demande une autorisation à l’EMA (Agence européenne des médicaments). Affaire à suivre...
